Como Folículo ovariano Ginecologia se refere a uma unidade de óvulos femininos, células epitais da granulosa e as duas linhas de tecido conjuntivo adjacentes, teca interna e teca externa, que estão localizadas no córtex ovariano em estágio avançado de maturação folicular.
O folículo ovariano e, em particular, suas células auxiliares anatômicas assumem tarefas importantes na maturação folicular e na sexualidade, mas também estão sujeitos a processos de maturação que, sob controle hormonal, desencadeiam a ovulação na fase tardia e liberam o óvulo na forma de folículo ovariano no funil da trompa de Falópio. Uma das queixas mais importantes associadas ao folículo ovariano são os cistos foliculares benignos, que podem se formar em qualquer estágio da maturação folicular e fazer com que o folículo cresça até um tamanho de folículo de mais de quatro centímetros.
O que são folículos ovarianos?
No ovário do corpo feminino, a célula-ovo forma uma unidade com células auxiliares, ou seja, as células epiteliais foliculares circundantes e as duas camadas de tecido conjuntivo circundantes durante a maturação folicular. O médico conhece essa unidade como folículo superficial, que às vezes também é conhecido como folículo.
Os folículos passam por um processo de maturação sob controle hormonal, durante o qual as duas camadas de tecido conjuntivo e as células auxiliares do folículo ovariano são formadas pela primeira vez. Os folículos ovarianos resultantes desencadeiam a ovulação após terem amadurecido completamente. Todos os estágios foliculares do ovário são estruturas anatomicamente funcionais que contêm especialmente células produtoras de estrogênio. Por sua vez, apenas essas células permitem que os óvulos amadureçam e se desenvolvam.
Anatomia e estrutura
Os folículos ovarianos consistem de óvulos, chamados células da granulosa ou células epiteliais foliculares, bem como as duas camadas de tecido conjuntivo teca interna e teca externa. As células da granulosa situam-se na camada granular multicamadas do folículo ovariano e se desenvolvem no curso da maturação folicular a partir de células epiteliais do primeiro estágio de maturidade, o chamado folículo primário.
A teca interna, por outro lado, é uma borda diferenciada de tecido conjuntivo que fica no córtex ovariano, onde forma a camada celular interna do folículo ovariano.Esta camada de tecido conjuntivo desenvolve-se no folículo secundário durante a maturação do folículo primário. A teca externa também é uma borda diferenciada do tecido conjuntivo, que se desenvolve durante a maturação progressiva do folículo e, finalmente, encontra-se no córtex ovariano do folículo ovariano.
Função e tarefas
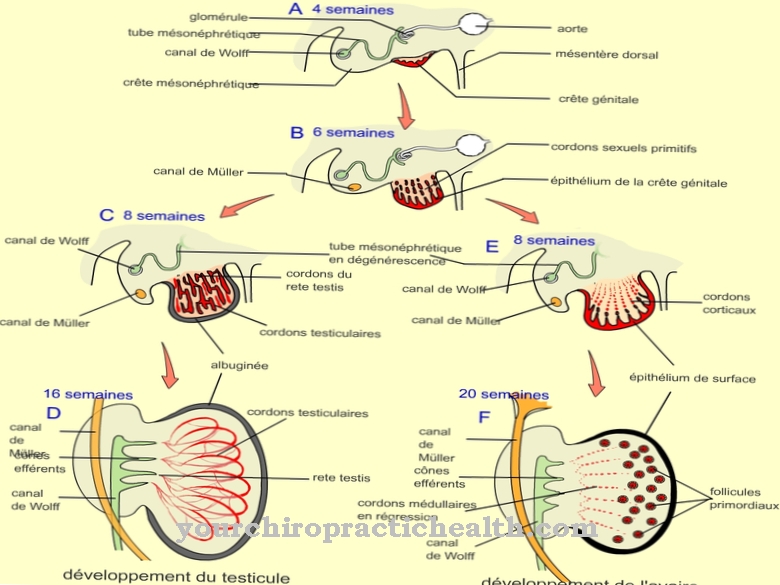
Os folículos ovarianos estão sujeitos a um processo de maturação e desencadeiam eles próprios processos de maturação. Mesmo antes do nascimento, a mulher é dotada do sistema folicular primordial, que, além do óvulo, inclui um epitélio folicular de camada única. Posteriormente, esses folículos primordiais aumentaram continuamente de tamanho e, no decorrer desse crescimento, desenvolveram-se em folículos primários. Os folículos primários surgem, por assim dizer, no primeiro estágio de maturidade do folículo e são equipados com epitélio folicular prismático de camada única.
Os folículos secundários se desenvolvem a partir desses folículos primários no estágio subsequente. A célula-ovo é envolvida em glicoproteínas nos folículos secundários. O epitélio folicular se desenvolve em várias camadas e se alinha na forma de raios. O próximo estágio da maturação folicular é o folículo terciário. Nesse estágio, surge uma cavidade folicular, na qual o fluido folicular se acumula. Durante a maturação, esse fluido é produzido pelas células da granulosa do folículo ovariano, que se desenvolveram a partir das células epiteliais do folículo primário durante a maturação. Assim que a célula-ovo passa para um agrupamento de células, ou seja, o chamado monte do ovo e, portanto, um ponto de encaixe, o tecido conjuntivo ao redor da célula se desenvolve em duas camadas de tecido teca interna e teca externa. O folículo continua a crescer de tamanho e se torna o que é conhecido como folículo de Graaf, que já está pronto para saltar.
Esses processos de crescimento são controlados pelo hormônio FSH, que tem efeito estimulador do folículo e vem da glândula pituitária. Assim que o hormônio FSH e o hormônio luteinizante LH estiverem presentes em uma concentração específica, ocorre a ovulação. Com a ajuda de células contráteis da teca externa, ele leva o óvulo para o funil da trompa de Falópio. A maioria das células da granulosa é colocada em uma camada protetora ao redor do óvulo. A camada de tecido conjuntivo vascular e rica em células da teca interna produz andrógenos durante isso.
Esses andrógenos alcançam a camada auxiliar contendo células do folículo ovariano por meio de processos de difusão, onde são convertidos em estrógenos nos processos de aromatização. Após cada ovulação, parte das células da granulosa deixadas para trás formam o chamado corpo lúteo a partir dos lipídios armazenados, que é responsável pela produção do hormônio progesterona e controla o ciclo sexual. Assim, os folículos ovarianos estão envolvidos em diversos processos de produção hormonal e, assim, assumem funções de controle na área da reprodução e da sexualidade.
Você pode encontrar seu medicamento aqui
➔ Remédios para cólicas menstruaisDoenças
Uma das doenças foliculares mais conhecidas são os cistos foliculares. Eles podem surgir das estruturas de todos os estágios do folículo no ovário, ou seja, de qualquer forma do folículo ovariano no sentido de o óvulo em maturação, incluindo sua casca. Assim que o folículo de qualquer estágio de maturidade ultrapassa o tamanho de quatro centímetros, o ginecologista já fala em cisto folicular.
Se esse processo não ocorrer antes da ovulação, o alargamento cístico e cheio de sangue do corpo lúteo que está se desenvolvendo também é chamado de cisto do corpo lúteo. Os processos císticos são tumores benignos que geralmente podem ser adivinhados por palpação durante um exame de rotina pelo ginecologista. Os cistos foliculares frequentemente permanecem praticamente livres de sintomas. O mesmo se aplica a tumores benignos do envelope ovariano, que se desenvolvem a partir de células superficiais e frequentemente apresentam grandes massas.



.jpg)




.jpg)
.jpg)
.jpg)


.jpg)