o Osteomielofibrose é uma doença muito rara, crônica e incurável da medula óssea. Está associada a uma restrição crescente na formação de células sanguíneas, o que leva a várias complicações, como anemia, sangramento e aumento do risco de infecção.
O que é osteomielofibrose?

© freshidea - stock.adobe.com
o Osteomielofibrose (Além disso mielofibrose idiopática crônica, Osteomielossclerose ou mielofibrose primária) pertence às chamadas doenças mileoproliferativas crônicas. Estes são caracterizados por uma superprodução de células sanguíneas pelas células formadoras de sangue na medula óssea, as chamadas células-tronco hematopoiéticas.
Na osteomielofibrose, os leucócitos e trombócitos em particular estão aumentados na fase inicial da doença. À medida que a doença progride, o tecido conjuntivo cada vez mais fibroso é formado na medula óssea, o que, a longo prazo, faz com que o tecido da medula óssea, formador de sangue, seja obliterado. A formação de sangue é transferida para o baço e o fígado, que, portanto, estão significativamente aumentados.
Como estes não podem compensar completamente a formação normal de sangue na medula óssea, desenvolve-se uma anemia pronunciada (anemia). A osteomielofibrose é uma doença muito rara com uma incidência de 0,6 a 1,5 por 100.000 habitantes ou 1200 novos casos anualmente. As mulheres são afetadas com mais freqüência do que os homens. A idade média de início é entre 60 e 65 anos.
causas
As causas e etiologia da osteomielofibrose ainda não foram esclarecidas. A doença ocorre como forma primária ou idiopática de forma independente ou como resultado secundário de outra doença que altera a medula óssea. Na osteomielofibrose primária, um defeito genético adquirido é assumido.
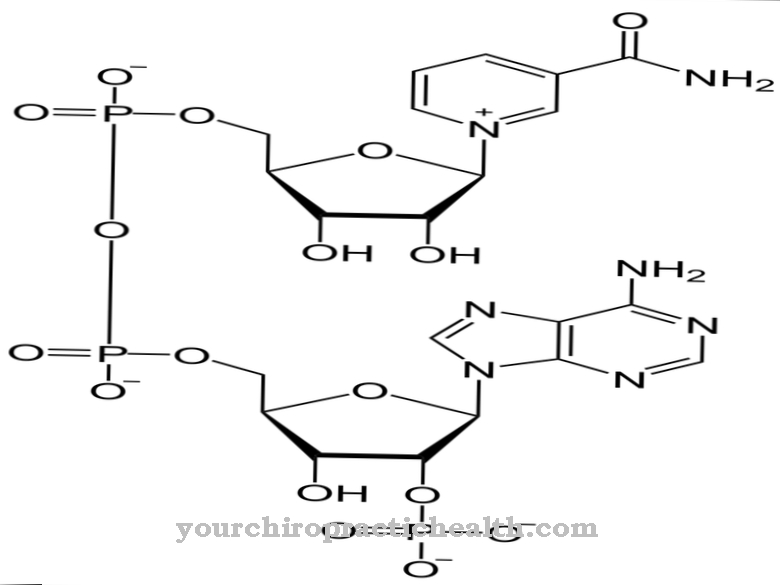
Em 50 por cento dos casos, uma mutação típica de doenças mieloproliferativas crônicas - a chamada mutação JAK2 - pode ser detectada. Além disso, fatores como exposição a radiações ionizantes ou substâncias químicas, bem como outros fatores de influência até então inexplicados são discutidos como possíveis causas.
As doenças subjacentes da forma secundária são, em particular, a trombocitemia essencial (aumento muito elevado das plaquetas sanguíneas) e a policitemia vera (formação muito aumentada de glóbulos vermelhos).
Sintomas, doenças e sinais
A osteomielofibrose é caracterizada por um início gradual e desenvolvimento lento dos sintomas. Clinicamente, a doença se expressa com base na tríade característica de proliferação anormal de tecido conjuntivo de alto grau (fibrose da medula) com obliteração do tecido da medula óssea formadora de sangue, formação de sangue deslocada no baço e no fígado (hematopoiese extramedular) e aumento do baço (esplenomegalia) como resultado da formação de sangue deslocado.
Como resultado do baço muito dilatado, órgãos adjacentes, especialmente áreas intestinais, também são deslocados. O movimento intestinal (peristaltismo) é prejudicado. Existem sintomas diferentes, que às vezes mudam, como uma sensação de pressão no abdome superior esquerdo, aumento da circunferência abdominal e azia. O aumento da pressão no abdômen leva a fraturas (hérnias na virilha, umbigo ou estômago) e pressão no ducto biliar e vasos sanguíneos.
O baço excessivamente aumentado também filtra muitas células sanguíneas do sangue periférico (hiperesplenismo). Uma vez que o baço e o fígado não podem substituir completamente a medula óssea, a formação de células sanguíneas é limitada no curso posterior. Ambos os processos conduzem a uma diminuição acentuada em todas as células sanguíneas (pancitopenia), bem como ao aumento da tendência para hemorragias e susceptibilidade a infecções. Em alguns casos, o fígado também está ligeiramente aumentado. Os sintomas gerais são frequentemente perda de apetite com perda de peso, desempenho reduzido e febre e suores noturnos ocasionais.
Diagnóstico e curso da doença
O diagnóstico geralmente é feito por acaso, devido ao baço dilatado e, portanto, dolorido ou como parte de um exame de sangue de rotina. Na fase inicial, o hemograma mostra um grande aumento no número de leucócitos (leucocitose) e aumento da formação de novas plaquetas (trombocitose), enquanto os glóbulos vermelhos (eritrócitos) são em sua maioria normais.
Na fase tardia, a pancitopenia, na qual a formação de sangue diminui nas três fileiras de células, pode ser detectada no hemograma. Além disso, precursores imaturos de glóbulos brancos e vermelhos aparecem no esfregaço de sangue como resultado da formação de sangue extramedular (o chamado hemograma leucoeritroblástico). Além disso, a mutação JAK2 característica pode ser detectada.
O diagnóstico decisivo é a punção da medula óssea, com a qual nenhuma ou muito pouca medula óssea é obtida (o chamado punctio sicca ou "medula seca"). O exame de tecido subsequente mostra a fibrose da medula. A ultrassonografia pode avaliar o aumento do baço e do fígado.
A radiografia pode mostrar o acúmulo excessivo de substância óssea calcária (esclerose) na região da coluna vertebral. O curso e o prognóstico da doença incurável são muito variáveis e devem ser avaliados individualmente. O prognóstico da forma primária é melhor do que o da secundária. No geral, o tempo médio de sobrevivência é de cinco anos.
Complicações
A osteomielofibrose é uma doença maligna do sistema formador de sangue. No entanto, seu prognóstico é muito diferente. A morte pode ocorrer em qualquer estágio da doença devido a complicações graves. No entanto, uma redução significativa no risco de complicações é possível como parte da terapia. Na fase inicial da doença, frequentemente se desenvolvem tromboses, que podem levar a embolias com consequências fatais.
Isso é causado por uma taxa muito alta de divisão das células formadoras de sangue. Mais tarde, domina uma diminuição acentuada no número de diferentes células sanguíneas, que é conhecida como pancitopenia. A formação do sangue não ocorre mais na medula óssea, mas no baço e no fígado. Por esse motivo, a esplenomegalia e a hepatomegalia ocorrem na fase tardia da osteomielofibrose. Portanto, o baço e o fígado aumentam muito.
Como complicação da esplenomegalia, ocorre hiperesplenismo com anemia constante, tendência aumentada para sangramento e risco aumentado de infecções. Além disso, o hiperesplenismo é muito doloroso porque o tamanho do baço pode deslocar órgãos vizinhos. Se não for tratada, essa condição pode ser fatal. Além disso, uma chamada explosão pode ocorrer no estágio final.
Isso leva a uma leucemia agressiva com um desfecho fatal devido ao aumento da formação de células sanguíneas miolíticas e linfáticas imaturas. Além da leucemia, as infecções são as complicações fatais mais comuns da osteomielofibrose.
Quando você deve ir ao médico?
As pessoas que têm um sentimento geral de doença com tendência crescente devem consultar um médico. Se houver inchaço na parte superior do corpo, aumento da circunferência abdominal ou azia, um médico deverá esclarecer os sintomas. Uma diminuição no desempenho, febre, fraqueza interna e perda de apetite são sinais de um distúrbio de saúde. A consulta médica é necessária se houver uma sensação de pressão ou fratura na área do umbigo ou estômago.
Desconforto intestinal ou ruído repetido na área gastrointestinal são considerados incomuns. Um médico deve ser consultado para que a pesquisa sobre a causa possa ser iniciada. A osteomielofibrose é caracterizada por um aumento lento dos sintomas e uma diminuição simultânea da qualidade de vida. O processo é descrito pelos pacientes como rastejante e ocorre ao longo de vários meses. Se as obrigações diárias não puderem mais ser cumpridas, a participação na vida social e social diminuir e o bem-estar diminuir, o médico deve ser informado sobre a evolução.
Suores noturnos, alterações no tecido conjuntivo, irregularidades no ritmo cardíaco e distúrbios circulatórios devem ser apresentados ao médico. Se houver trombose, a pessoa em questão estará em risco. É necessário atendimento médico o mais rápido possível para que não haja danos permanentes à saúde ou morte prematura.
Tratamento e Terapia
Uma terapia causal não é possível na osteomielofibrose. Como a medula óssea formadora de sangue está cada vez mais sendo destruída, apenas um transplante alogênico de células-tronco do sangue pode curar a doença a longo prazo. Porém, o transplante de alto risco só é realizado em menores de 60 anos, sem comorbidades significativas.
As chances de sucesso também são menores, já que as células-tronco do sangue transplantadas não se acomodam bem na medula óssea esclerosada. Além disso, o tratamento é administrado apenas sintomaticamente. Na fase inicial, interferon alfa ou hidroxiureia são usados para reduzir a contagem de plaquetas e leucócitos com medicamentos.
Com a ajuda da talidomida e da lenalidomida - possivelmente em combinação com a predisolona - a necessidade de transfusões causada pela anemia é reduzida. Se as contagens de eritrócitos e plaquetas forem muito baixas, concentrados de glóbulos vermelhos ou brancos podem ser adicionados na fase tardia (eritrócitos ou substituição de plaquetas). Os concentrados de eritrócitos fornecem ao corpo grandes quantidades de ferro.
Isso se acumula no corpo e pode causar danos ao coração e ao fígado (hemocromatose secundária). O excesso de ferro pode ser expelido por meio de medicamentos especiais. Para estimular a formação de glóbulos vermelhos, também são usados fatores de crescimento como a eritropoietina ou, em casos muito raros, andrógenos como a winobanina ou metenol.
Se houver risco aumentado de trombose devido à trombocitose, utiliza-se AAS (100 / dl) ou anagrelida como medicamento de reserva. A esplenectomia (remoção do baço) geralmente é realizada nos estágios iniciais e apenas no caso de sintomas de deslocamento mecânico e hiperesplenismo, uma vez que ocorre formação de reposição de sangue no baço. Nos estágios finais, uma forma leve de radiação para reduzir o tamanho do baço pode ser indicada.
Você pode encontrar seu medicamento aqui
➔ Remédios para dorOutlook e previsão
O prognóstico da osteomielofibrose depende de vários fatores porque varia amplamente. Isso inclui se é uma doença primária ou secundária, ou se a patente tem doenças adicionais.
Com a osteomielofibrose primária, deve-se esperar uma redução na expectativa de vida. Estima-se que cerca de 50% de todas as pessoas afetadas vivam mais cinco anos. A expectativa de vida é de mais de dez anos para 20 por cento de todos os pacientes. No entanto, a doença rara é observada principalmente em pessoas idosas. As causas mais comuns de morte no contexto da osteomielofibrose incluem insuficiência cardiovascular e infecções devido à fraqueza da medula óssea. Às vezes, também ocorre leucemia mieloide aguda agressiva. No entanto, o prognóstico também depende do defeito genético subjacente à doença. Leucocitose, leucopenia, neoangiogênese, trombocitopenia e anemia grave (anemia) são considerados fatores desfavoráveis para o prognóstico.
Devido aos diferentes prognósticos, existe um escore de risco especial. Isso diferencia quatro grupos de risco de pacientes. A avaliação também tem impacto nas medidas terapêuticas. Idade acima de 65 anos e sintomas como perda de peso, suores noturnos e febre são considerados fatores negativos para o prognóstico.
A cura permanente da osteomielofibrose só é possível com um transplante de medula óssea alogênico. Porém, devido aos seus altos riscos, só é realizado em pacientes com menos de 50 anos.
prevenção
A osteomielofibrose não pode ser evitada.
Cuidados posteriores
Na maioria dos casos de osteomielofibrose, as pessoas afetadas têm apenas muito poucas e geralmente limitadas medidas de acompanhamento direto disponíveis. Por esse motivo, as pessoas afetadas por esta doença devem consultar um médico desde o início, para que não haja complicações ou outras queixas no curso posterior. Quanto mais cedo o médico for consultado, melhor geralmente será o curso posterior da doença.
Os próprios afetados dependem principalmente da ingestão de vários medicamentos. Deve-se sempre ter cuidado para garantir a dosagem correta e a ingestão regular, a fim de aliviar os sintomas de forma correta e permanente. Os exames regulares por um médico também são muito úteis e podem prevenir mais danos.
A maioria dos pacientes depende da ajuda e apoio de suas próprias famílias no dia a dia. O apoio psicológico também tem um efeito positivo no curso posterior da osteomielofibrose e pode prevenir o desenvolvimento de depressão e outras queixas psicológicas. A doença também pode levar a uma redução da expectativa de vida da pessoa afetada, sendo que o curso posterior depende muito da época do diagnóstico.
Você pode fazer isso sozinho
Além do tratamento médico, uma atitude positiva tem um efeito positivo no curso posterior da doença. As conversas com um terapeuta costumam ser um suporte útil, pois atenção plena e calma são transmitidas em muitas situações da vida.
Para poder adaptar eficazmente a terapia no médico às suas próprias necessidades, é aconselhável anotar sintomas como dores, prurido, fadiga, emagrecimento, etc., todas as semanas e apresentar as notas na consulta médica seguinte.
A atividade física adaptada ao seu próprio desempenho ajuda a reduzir o estresse, fortalece o corpo e melhora o bem-estar geral. Viajar também pode ter esse efeito, mas as pessoas afetadas devem sempre se certificar de que embalam documentos médicos significativos para que os médicos no local possam ler rapidamente o caso, se necessário. Além disso, as vacinações necessárias devem ser realizadas em tempo hábil, a fim de construir uma proteção vacinal adequada.
Uma mudança na alimentação em conjunto com o nutricionista e o médico acompanhante pode reduzir problemas como anemia, fadiga e problemas de peso e, se for especialmente adaptada às suas necessidades, aumentar significativamente a qualidade de vida. Isso inclui uma dieta rica em nutrientes, amidos e vitaminas, bem como a ingestão adequada de líquidos. A divisão do café da manhã, almoço e jantar em várias porções menores e lanches que são consumidos ao longo do dia permite uma maior ingestão de nutrientes e, portanto, ganho de peso, mesmo que você se sinta saciado rapidamente.






.jpg)




.jpg)
.jpg)
.jpg)


.jpg)