o Vascularização é a conexão de um órgão ao sistema sanguíneo e, portanto, também pode corresponder à formação de novos vasos menores. No caso de neoplasias patológicas, como a conexão sistêmica de um tumor, também falamos em neovascularização. Na prática médica, a vascularização desempenha um papel principalmente terapêutico.
O que é vascularização?

Com o termo vascularização, medicina se refere a dois contextos diferentes. Por outro lado, o termo se refere a toda a conexão vascular de um órgão específico. Com maior frequência, porém, o médico usa a palavra para se referir à chamada angiogênese. Este processo corresponde à formação de novos vasos no corpo humano. A angiogênese é o crescimento de vasos que surgem da brotação ou divisão na base de vasos sanguíneos pré-formados.
A formação de novos vasos a partir de células progenitoras do endotélio deve ser diferenciada desse tipo de vascularização e também é conhecida como vasculogênese. A vasuclogênese é particularmente relevante para o desenvolvimento do sistema vascular no período embrionário. A angiogênese desempenha um papel especialmente nos processos de reparo da cicatrização de feridas. O tipo final de neovascularização é a arteriogênese, na qual artérias e arteríolas são formadas com base nas células musculares lisas.
Todas as formas de formação de novos vasos sanguíneos também são chamadas de neovascularização dentro de um organismo adulto. A neovascularização também pode ser usada no caso de neovascularização com valor patológico.
Função e tarefa
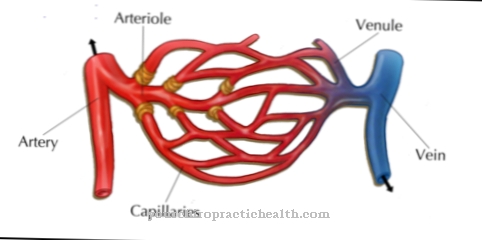
A vascularização como uma conexão do sistema de vasos sanguíneos se refere à circulação sanguínea como um sistema de fluxo. O sistema funciona a partir do coração em uma rede de vasos sanguíneos individuais através do corpo e, assim, garante a sobrevivência. O sistema de vasos sanguíneos garante o metabolismo de cada órgão, tecido e cada célula do corpo. Desta forma, ele mantém o nível quimicamente fisiológico dos fluidos corporais.
O sangue transporta principalmente o oxigênio dos pulmões para as células individuais e remove o dióxido de carbono de lá. Nutrientes da digestão também são transportados para órgãos e tecidos através do sangue. As células individuais recebem gorduras, açúcar e proteínas, que consomem, processam ou armazenam. Os produtos residuais resultantes são transportados com o sangue para outros tecidos. Além disso, substâncias mensageiras, como hormônios ou células do sistema imunológico, são transportadas para seu local de uso no sistema sanguíneo.
A totalidade dos vasos de um determinado órgão cumpre todas as tarefas mencionadas e é chamada de vascularização. A vascularização no sentido de novos processos de formação com pequenos vasos sanguíneos como resultado corresponde à formação de estruturas vasculares com células endoteliais, pericitos e células musculares lisas. Esses processos de regeneração são relevantes no contexto da cicatrização de feridas e dos processos de reparo associados.
No sentido mais amplo, os dois significados de vascularização se sobrepõem. O ponto comum de intersecção corresponde ao fornecimento de seções de tecido com um sistema de vasos e capilares sanguíneos.
O fígado é considerado um tecido bem vascularizado. É particularmente rico em vasos sanguíneos. Isso significa que, em caso de lesão nesse tipo de tecido, há significativamente mais sangramento do que em tecido fracamente vascularizado, como os tendões.
Doenças e enfermidades
A vascularização no sentido de angiogênese é de grande importância na clínica médica, por exemplo, em conexão com tumores. Um tumor sólido depende da crescente rede de capilares. Neste contexto, estamos falando de angiogênese induzida por tumor. Essa rede capilar fornece ao tumor nutrientes e oxigênio. Todo tumor a partir de dois mm³ é dependente da formação de novos vasos. Sem a conexão vascular, os tumores permanecem assintomáticos e não têm relevância clínica.
A supressão da vascularização restringe o crescimento de um tumor em conformidade. As abordagens terapêuticas anti-angiogênicas reduzem a vascularização e, portanto, o fluxo sanguíneo para os tumores. Os anticorpos monoclonais neutralizantes de VEGF, como o bevacizumabe, são permitidos para o câncer de cólon metastático desde 2004. Hoje, esse tipo de terapia também é usado para câncer de mama, câncer de pulmão ou câncer de rim.
A terapia pró-angiogênica deve ser diferenciada disso. É baseado em fatores de crescimento angiogênicos e é usado, por exemplo, para tratar a arteriosclerose. Acima de tudo, o potente fator de crescimento angiogênico FGF-1 é usado. As terapias pró-angiogênicas também podem desempenhar um papel nos distúrbios crônicos de cicatrização de feridas.
A terapia de promoção da vascularização corresponde a uma terapia proteica, uma terapia genética ou uma terapia celular. O uso de fatores de crescimento corresponde à terapia proteica. Os estudos de terapia gênica para promover a vascularização têm usado principalmente o gene que codifica o fator de crescimento angiogênico no DNA. Com base nisso, a rota da terapia gênica pode corresponder a uma transferência gênica mediada por adenovírus, por exemplo. Até agora, no entanto, problemas não resolvidos pesaram sobre a terapia genética. Por exemplo, essas abordagens terapêuticas levam cada vez mais à transfecção de genes, que pode ser acompanhada por uma reação indesejável do sistema imunológico. A toxicidade potencial dos vírus portadores também representa um problema não resolvido com essas abordagens.
A terapia celular que promove a vascularização é baseada na transferência de diferentes tipos de células. Esta abordagem terapêutica ainda está em sua infância. O estágio atual corresponde a um estágio inicial. Estudos com um pequeno número de pacientes estão disponíveis. No entanto, esses estudos mostram resultados relativamente conflitantes. Até agora, células de vários tipos têm sido usadas para transferência. Além de diferentes formas de células-tronco adultas, como as células progenitoras endoteliais, células-tronco hematopoiéticas e mesenquimais foram utilizadas nos respectivos estudos-piloto.






.jpg)




.jpg)

.jpg)

.jpg)
