o injeção intracitoplasmática de esperma, ICSI, é um método experimentado e testado de medicina reprodutiva que tem ajudado muitos casais sem filhos a ter filhos. ICSI é agora o método mais usado na inseminação artificial.
O que é injeção intracitoplasmática de esperma?

Distúrbios de fertilidade muito diferentes em um nível físico ou emocional podem levar a um desejo não realizado de ter filhos homens e mulheres. A medicina reprodutiva moderna pode ser muito útil no caso de muitos distúrbios de fertilidade, a fim de, em última instância, ajudar a ter o filho tão esperado. O precursor da injeção intracitoplasmática de espermatozóides é a fusão de óvulos e espermatozoides no tubo de ensaio, mais conhecida como fertilização in vitro, ou FIV.
Isso significa fertilização fora do corpo, onde normalmente ocorre a fertilização. ICSI é uma forma especial de fertilização in vitro e tem sido realizada desde 1992, após anos de pesquisa pré-clínica. Portanto, atualmente não há muitos adultos que foram concebidos usando o método ICSI.
A injeção intracitoplasmática de espermatozóides é particularmente interessante para os relacionamentos de casal em que o esperma do homem é a causa do distúrbio de fertilidade. A qualidade do esperma é insuficiente em termos de motilidade suficiente ou mobilidade do esperma para fertilização natural. Ou o número de espermatozoides na ejaculação é significativamente reduzido, de modo que a fertilização natural não é possível. Em ambos os casos, os espermatozóides não conseguem penetrar ativamente em uma única célula por conta própria. O método ICSI simula precisamente esse processo ao fundir ativamente um único espermatozóide com uma célula-ovo sob controle microscópico.
Função, efeito e objetivos
Uma injeção intracitoplasmática de espermatozóide é agora o método de escolha em casos de fertilidade masculina comprovada. Na chamada azoospermia obstrutiva, os espermatozoides não podem entrar nos canais deferentes a partir dos testículos devido a uma obstrução. Nenhum ICSI pode ser feito para essa doença porque não há espermatozoides no fluido seminal.
O pré-requisito para uma injeção intracitoplasmática de espermatozóides é sempre a presença de células espermáticas no fluido espermático, mesmo que sejam poucas. Normalmente, um mililitro de esperma contém milhões de espermatozoides saudáveis. Com o procedimento denominado MESA e TESE, os espermatozoides na azoospermia obstrutiva são retirados diretamente do tecido do testículo ou epidídimo. A injeção intracitoplasmática de espermatozóides é o método de escolha para todas as formas de azoospermia e oligospermia não obstrutiva, ou seja, o número muito reduzido de células espermáticas no esperma.
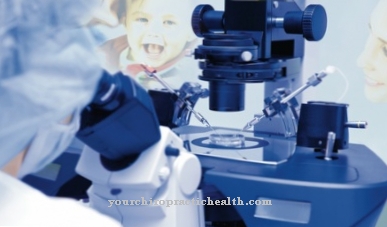
Dos poucos espermatozóides disponíveis, o melhor para um tratamento ICSI deve ser filtrado no laboratório sob o microscópio de luz. Apenas espermatozoides móveis e anatomicamente intactos são usados para ICSI, caso contrário, a fertilização não é esperada. No dia da injeção intracitoplasmática de esperma, o casal deve ir juntos à clínica de fertilidade.
O homem deve doar esperma enquanto a mulher se prepara para o procedimento. Antes do tratamento com ICSI, as mulheres recebem altas doses de hormônios sexuais para controlar melhor o dia da ovulação. Os valores sanguíneos, bem como o tamanho e a maturidade dos folículos são verificados regularmente. Uma vez que a ovulação é desencadeada, os óvulos são coletados pela vagina. O esperma fresco agora deve estar disponível, mas também é possível usar uma porção congelada do esperma para o procedimento.
A injeção intracitoplasmática de espermatozóide real agora ocorre sob o microscópio. Para isso, um único espermatozóide é inserido diretamente na célula-ovo por meio de uma pipeta de vidro especial. A célula-ovo fertilizada artificialmente dessa forma é colocada em uma solução nutritiva especial para incubação em uma cabine de aquecimento a uma temperatura de 37 graus Celsius.
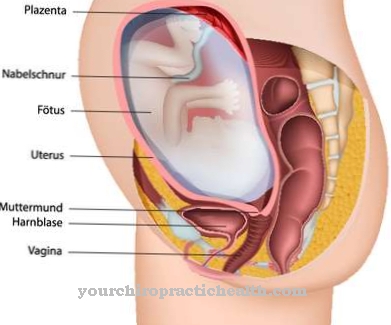
Somente se a fertilização for bem-sucedida, os embriões amadurecerão em 2 a 5 dias, que podem ser transferidos através da vagina para o útero com uma agulha fina. Se um embrião se aninha no revestimento uterino e as células começam a se dividir, a mulher é considerada grávida e o processo de injeção intracitoplasmática de espermatozóide foi concluído com sucesso.
Riscos, efeitos colaterais e perigos
Nem todo ICSI é bem-sucedido; no máximo, após várias tentativas malsucedidas, o casal pode desenvolver um certo grau de frustração, que pode ser psicologicamente muito estressante a longo prazo. Os mecanismos exatos pelos quais alguns ICSI não levam ao sucesso da gravidez são atualmente desconhecidos. Suspeita-se de influências hormonais e genéticas. O encargo financeiro para o casal de várias tentativas de ICSI não deve ser subestimado.
Os subsídios do Estado têm sido reduzidos de forma constante nos últimos anos, de modo que grande parte dos custos devem ser arcados pelos próprios casais. As consequências de longo prazo da ICSI ainda não podem ser avaliadas. Porque até agora existem apenas alguns adultos que foram concebidos com o ICSI. No entanto, as crianças recém-nascidas da ICSI não apresentaram nenhuma anormalidade em comparação com bebês de partos normais.
Os riscos genéticos ainda não podem ser avaliados de forma conclusiva, mas o risco de custo-benefício de um tratamento ICSI é considerado clinicamente aceitável. A taxa máxima média de natalidade por meio de injeções intracitoplasmáticas de espermatozóide é atualmente de 20%. Tudo está sendo feito para aumentar ainda mais essa taxa de sucesso, ainda que escassa, que também requer mais pesquisas básicas.
No contexto de uma síndrome de superestimulação devido à administração de hormônios, podem ocorrer efeitos colaterais graves, mas reversíveis, em mulheres. Tal como acontece com a fertilidade natural, com a ICSI, quanto mais jovem ela for no momento do procedimento, mais fácil é engravidar. Outra característica especial da injeção intracitoplasmática de esperma é a possibilidade de uma gravidez múltipla se dois ou três embriões intactos foram transferidos acidentalmente.






.jpg)




.jpg)

.jpg)

.jpg)
