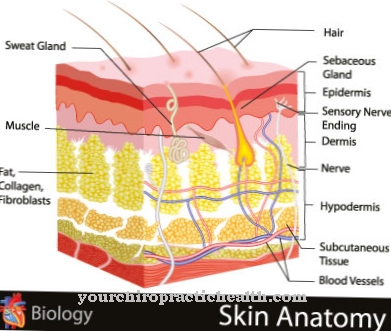
Linfogranuloma inguinal é uma doença sexualmente transmissível causada pelo patógeno Chlamydia trachomatis. No mundo ocidental, porém, a doença venérea é bastante rara.
O que é linfogranuloma inguinal?
Linfogranuma inguinale também está sob o nome Linfogranuloma venéreo, granuloma venéreo ou Doença de Nicola Durand Favre. A doença é transmitida sexualmente. É extremamente raro encontrar no mundo ocidental. Ocorre predominantemente nos trópicos. Os patógenos são diferentes formas de Chlamydia trachomatis. Se não for tratada, a doença pode se tornar crônica. O tratamento geralmente é feito com antibióticos.
causas
O linfogranuloma inguinal é transmitido durante a relação sexual. É uma das doenças sexualmente transmissíveis (DST). A causa da doença é a bactéria Chlamydia trachomatis. É uma bactéria gram-negativa que vive intracelularmente. Ela ocorre em diferentes sorotipos e, portanto, também causa diferentes doenças.
Os serotipos L1 a L3 são a causa do linfogranuloma venéreo. A Chlamydia trachomatis é uma das causas mais comuns de infecções sexualmente transmissíveis em todo o mundo. Todos os anos, ocorrem cerca de 90 milhões de novas infecções por clamídia. Na maioria das vezes, entretanto, esses são outros sorotipos. A incidência de linfogranuloma inguinal está diminuindo em todo o mundo. No entanto, a doença ainda é generalizada na África, Ásia, América do Sul e Caribe.
A maioria das infecções ocorre entre as idades de 20 e 30 anos. Via de regra, as pessoas com status social inferior são afetadas com mais frequência. Várias infecções foram encontradas na Alemanha desde 2000. Homens infectados pelo HIV são particularmente afetados. O Seroytp L2 é predominante aqui.
Sintomas, doenças e sinais

© GraphicsRF - stock.adobe.com
Demora de três a doze dias desde a infecção até o aparecimento dos primeiros sintomas. Uma bolha indolor se forma no local da infecção. A manifestação clínica deste estágio primário depende do local de entrada da Chlamydia trachomatis. Se o pênis ou a vagina estiverem infectados, a bolha se desfaz muito rapidamente. Uma úlcera se forma. Tem apenas alguns milímetros de tamanho e também é indolor. Após alguns dias, a úlcera regredirá espontaneamente.
Se o patógeno foi transmitido durante a relação anal, o reto é afetado. Aqui, o estágio primário geralmente passa despercebido. A relação oral também pode afetar o revestimento da boca e da garganta. Essa variante da doença é bastante rara, entretanto, se o linfogranuloma inguinal não for tratado no primeiro estágio, segue-se o estágio secundário. Após um período de latência de alguns dias a várias semanas, os patógenos se espalham pelo corpo por meio do sistema linfático. Existe inflamação do sistema linfático (linfangite) e inflamação dos gânglios linfáticos (linfadenite).
Os gânglios linfáticos, em particular, são extremamente doloridos. Fala-se aqui de "Bubonen" tolerante à pressão. Se a porta de entrada estiver na área dos genitais, os gânglios linfáticos genitais, os gânglios linfáticos inguinais e os gânglios linfáticos em torno do ânus são afetados. No decorrer da inflamação, ocorre o derretimento do tecido. O resultado são abscessos e fístulas. A pele sobre os gânglios linfáticos fica azul. O tecido na área da inflamação torna-se cada vez mais fino até que os abscessos finalmente rompem e drenam seu pus para o exterior.
Esses sintomas geralmente são acompanhados por febre, dor muscular, dor de cabeça e dor nas articulações. As mulheres também podem desenvolver inflamação do útero (cervicite) ou dos ovários (salpingite). A inflamação do útero causa dor e coceira. Um corrimento vaginal purulento também é característico. A salpingite também é acompanhada por dor e secreção.
A infecção retal pode resultar em proctite ou proctocolite. Sem tratamento, a doença se torna crônica e entra no estágio terciário. A formação de fístula nas seções afetadas do sistema linfático é típica aqui. Partes do sistema também são convertidas em tecido conjuntivo (fibrose). Isso interrompe a drenagem linfática, o que pode levar ao linfedema. Um linfedema muito pronunciado pode causar elefantíase na área genital.
Diagnóstico e curso da doença
O objetivo do diagnóstico é detectar patógenos. O DNA do patógeno é detectado por meio de PCR a partir de um cotonete das vesículas ou do líquido de um linfonodo. No entanto, métodos como a detecção de imunofluorescência direta (DFA) ou o teste de pesquisa ELISA também podem ser usados. No entanto, cultivar o patógeno em meios especiais é bastante difícil e demorado e, portanto, só é realizado em casos excepcionais. Ao fazer um diagnóstico, é importante distingui-lo de doenças semelhantes, como granuloma venéreo, sífilis ou ulcus molle.
Complicações
No caso do linfogranuloma inguinal, os afetados sofrem principalmente de queixas genitais. Essas queixas são muito incômodas para a maioria das pessoas, fazendo com que elas se sintam envergonhadas e possivelmente também sofram de complexos de inferioridade ou de autoestima reduzida. Bolhas também se formam nos órgãos genitais, o que causa dor.
Uma úlcera também pode se desenvolver e reduzir significativamente a qualidade de vida da pessoa afetada. Além disso, a relação sexual da pessoa em questão é significativamente restringida pelo linfogranuloma inguinal, de modo que podem surgir tensões com o parceiro. A doença também pode se espalhar para a área da boca.
Os pacientes também continuam a sentir dores nas articulações ou dores de cabeça. O linfogranuloma inguinal também reduz significativamente a resiliência da pessoa afetada e pode ocorrer inflamação do útero nas mulheres. Como regra, o linfogranuloma inguinal pode ser tratado com a ajuda de antibióticos.
Não há complicações. Em regra, os sintomas desaparecem após alguns dias e a doença progride de forma positiva. A expectativa de vida da pessoa afetada geralmente não é influenciada pelo linfogranuloma inguinal.
Quando você deve ir ao médico?
Com alterações cutâneas na área genital, você definitivamente deve ir a um urologista ou ginecologista. Em particular, úlceras e bolhas de pus devem ser esclarecidas rapidamente, pois há um risco agudo de inflamação. O médico pode determinar ou excluir o linfogranuloma inguinal e, em seguida, iniciar as medidas terapêuticas. Um exame médico é necessário apenas por motivos de risco de infecção. O mais tardar quando ocorrerem dores musculares, linfedema pronunciado ou sinais de fibrose, deve ser marcada uma consulta com o consultório médico para que seja possível diagnosticar o linfogranuloma inguinal.
O linfogranuloma inguinal ocorre principalmente após relações sexuais desprotegidas. Afeta principalmente pessoas entre 20 e 30 anos, principalmente de níveis educacionais mais baixos. Mesmo o simples contato com uma pessoa doente pode ser suficiente para transmitir o patógeno. Qualquer pessoa que suspeite de uma doença devido a esses fatores de risco deve consultar o médico de família. Outras pessoas de contato são o dermatologista, urologista, ginecologista ou linfologista. Se a infecção levar a problemas emocionais, deve-se procurar o conselho de um terapeuta.
Terapia e Tratamento
Os linfogranulomas inguinais são tratados com antibióticos orais. Antibióticos como eritromicina, tetraciclina ou doxiciclina são usados. Os afetados devem tomar a medicação por pelo menos três semanas. É importante que o parceiro ou parceiros sexuais também sejam tratados. Caso contrário, ocorre o chamado efeito pingue-pongue, ou seja, uma infecção renovada com uma doença sexualmente transmissível através do sexo com um parceiro sexual anterior que não foi tratado. O patógeno é "jogado para frente e para trás", como no pingue-pongue.
Outlook e previsão
A doença sexualmente transmissível tem prognóstico favorável se o doente consultar imediatamente um médico e iniciar as medidas de tratamento. Com a administração de medicamentos, os sintomas e a recuperação geralmente são alcançados em poucas semanas. Os ingredientes ativos dos medicamentos auxiliam o organismo a enfrentar a doença. O patógeno é morto, transportado para longe e então excretado do corpo. Os sintomas diminuem continuamente nas três semanas seguintes até que a cura ocorra.
Com o curso desfavorável da doença, forma-se uma úlcera. Normalmente, ele também regride gradualmente durante a terapia medicamentosa. Caso contrário, a remoção das alterações do tecido é indicada em casos individuais. Este é um procedimento rotineiro que está associado aos riscos usuais de uma operação. Se não for tratado, o patógeno pode se espalhar sem impedimentos no organismo.
Nestes casos, o prognóstico é significativamente pior. A bactéria causa inúmeras queixas e inconvenientes. Além disso, é contagiosa e pode ser transmitida ao parceiro durante a relação sexual. A qualidade de vida é severamente limitada e a doença pode evoluir para um curso crônico. Forma-se o linfedema, que tem um impacto significativo na saúde da pessoa afetada. Restrições de movimento são possíveis e doenças secundárias se desenvolvem.
prevenção
Não há vacinação contra o linfogranuloma inguinal. A doença só pode ser prevenida por meio de métodos anticoncepcionais. Para tanto, é importante realizar um trabalho educativo nos países em desenvolvimento, pois só assim é possível conter a propagação das doenças sexualmente transmissíveis. O sexo seguro também deveria ser uma coisa natural na Alemanha, porque os preservativos não protegem apenas contra o linfogranuloma inguinal, mas também contra muitas outras doenças sexualmente transmissíveis.
Cuidados posteriores
É importante que a medicação prescrita seja tomada regular e integralmente de acordo com as recomendações do médico. Esta é a única maneira de combater a infecção de forma confiável e prevenir sua recorrência. Se isso for garantido, o linfogranuloma inguinal geralmente não tem consequências e não requer nenhum tratamento adicional.
Tratamento inadequado ou nenhum tratamento pode levar à infertilidade para homens e mulheres. No entanto, os cuidados posteriores também devem incluir evitar o chamado "efeito pingue-pongue". O efeito pingue-pongue descreve a infecção de outros parceiros com os quais relações sexuais e intimidade foram realizadas. Devem ser informados imediatamente sobre o diagnóstico de linfogranuloma inguinal e examinados para possível infecção.
É aconselhável informar todos os parceiros sexuais nos últimos 60 dias antes de diagnosticar a infecção. No caso de uma gravidez existente, o feto também deve ser testado - há risco de infecção. Um futuro exame ginecológico ou urológico regular, bem como o uso de preservativo durante as relações sexuais, são cuidados posteriores essenciais. A relação sexual também deve ser evitada durante o tratamento medicamentoso.
Você pode fazer isso sozinho
Pacientes com linfogranuloma inguinal sofrem com a redução da qualidade de vida devido à doença e freqüentemente experimentam complexos de vergonha e inferioridade devido à doença sexualmente transmissível. Medidas de autoajuda são possíveis apenas até certo ponto com essa doença, pois a terapia eficaz requer principalmente a administração de antibióticos. Portanto, apesar de seus sentimentos de vergonha, as pessoas afetadas procuram um médico o mais rápido possível para iniciar o tratamento.
Sem tratamento, os pacientes sofrem de vesículas, linfonodos inflamados e doloridos e abscessos purulentos. Além disso, a resiliência é severamente limitada e ocorrem dores na cabeça e nos músculos. A fim de aliviar o desconforto físico, os pacientes interrompem temporariamente seu trabalho remunerado e se permitem bastante sono e relaxamento em casa. Mas mesmo que os sintomas pareçam toleráveis, é essencial consultar um médico.
Os pacientes tomam o antibiótico conforme prescrito e relatam quaisquer efeitos colaterais ao médico. O co-tratamento do parceiro sexual que transmitiu a doença é essencial para o sucesso da terapia. Caso contrário, se o paciente tiver relações sexuais novamente, ele será infectado novamente com a doença e a terapia será reiniciada. Portanto, é importante que seu parceiro consulte um médico o mais rápido possível.

.jpg)








.jpg)