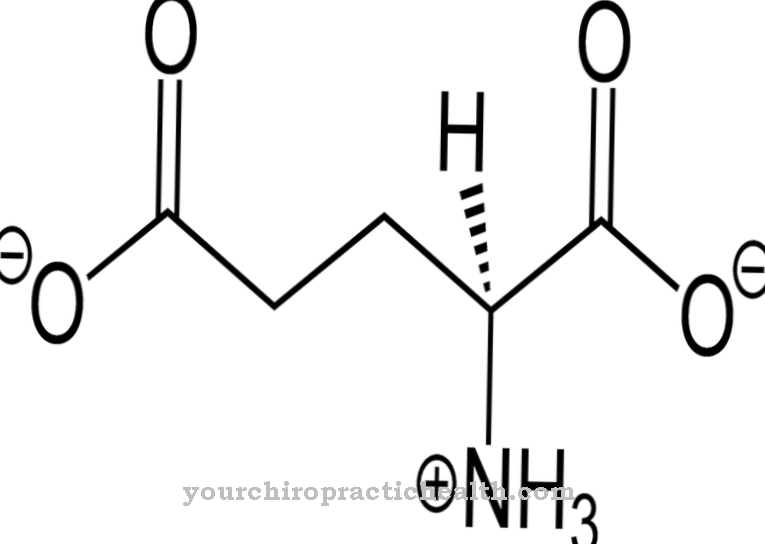
Coagulação é um termo sinônimo para Coagulação. Isso pode significar a coagulação de sangue, linfa ou proteínas. Existe também o procedimento de eletrocoagulação em cirurgias de alta frequência.
Qual é a coagulação?

A coagulação do sangue, por um lado, e a coagulação das proteínas, por outro, são clinicamente relevantes. A coagulação do sangue ou linfa também é chamada Hemostasia designadas. A hemostasia é responsável por parar o sangramento. A hemostasia pode ser dividida em dois subprocessos. A hemostasia primária é chamada de hemostasia, a hemostasia secundária é chamada de coagulação do sangue.
A coagulação de proteínas desempenha um papel no desenvolvimento da necrose de coagulação. Essas necroses são encontradas, por exemplo, quando expostas ao calor ou a ácidos.
Função e tarefa
A coagulação do sangue é uma função vital do corpo. Somente graças à coagulação, o sangue excessivo pode escapar dos vasos em caso de lesões. Além disso, a coagulação cria o pré-requisito para a cicatrização de feridas.
A hemostasia começa imediatamente após a lesão. Quando um vaso sanguíneo é lesado, o sangue vaza e entra em contato com o tecido conjuntivo circundante. As plaquetas sanguíneas (trombócitos) aderem às fibras de colágeno do tecido conjuntivo. Este processo é conhecido como adesão plaquetária.
O fator de von Willebrand cria uma conexão entre as plaquetas sanguíneas individuais para que a ferida seja coberta com uma camada fina. O processo de adesão ativa as plaquetas. Eles liberam várias substâncias que, entre outras coisas, induzem a coagulação. Além disso, as plaquetas se agregam e formam um tampão que fecha temporariamente a ferida. No entanto, esse trombo branco não é particularmente estável. A hemostasia plasmática com coagulação do sangue é necessária para uma vedação mais firme.
A hemostasia plasmática ou hemostasia secundária é a fase da coagulação do sangue. Isso pode ser dividido em diferentes fases. Na fase de ativação, as plaquetas são ativadas. Isso acontece por meio do contato com o tecido conjuntivo. O contato converte o fator de coagulação VII em sua forma ativa e alguma trombina é formada.
Quando uma quantidade suficiente de trombina é formada, um complexo de fatores IV e VIII é ativado. Este complexo ativador, por sua vez, ativa o importante fator X. A fase de ativação termina com a formação da trombina ativa.
A fase de coagulação segue. A trombina ativa enzimática cliva várias unidades químicas do fibrinogênio na fase de coagulação. Isso cria fibrina. A fibrina é depositada entre as plaquetas para que ligações estáveis sejam formadas. Isso estabiliza todo o trombo. Os glóbulos vermelhos (eritrócitos) também são depositados na rede de fibrina-plaquetas. O trombo branco torna-se um trombo vermelho.
As plaquetas se contraem, puxando a rede de fibrina. Como resultado, as bordas da ferida se contraem e a ferida é fechada. As células do tecido conjuntivo podem, entretanto, ainda penetrar na ferida. Eles são responsáveis pela cicatrização de feridas.
Doenças e enfermidades
A coagulação do sangue pode ser perturbada em qualquer fase da coagulação. Cada um desses vários distúrbios leva, em última análise, a uma tendência aumentada para sangrar. A hemostasia primária pode ser prejudicada se houver uma deficiência plaquetária grave. Fala-se aqui de trombocitopenia. Isso pode ser resultado de leucemia ou uma doença infecciosa, por exemplo.
O distúrbio congênito mais comum de hemostasia primária é a síndrome de Willebrand-Juergens. Na maioria dos casos, entretanto, a coagulação do sangue é apenas ligeiramente prejudicada, de modo que muitas pessoas afetadas não têm conhecimento de sua doença.
Além disso, podem ocorrer distúrbios de coagulação se não houver fatores de coagulação. O exemplo mais conhecido de doenças desse tipo é a hemofilia.Também é conhecido como hemofilia. As formas mais comuns de hemofilia são hemofilia A e hemofilia B. Na hemofilia A, o fator de coagulação VIII está ausente, na hemofilia B, o fator de coagulação XI está ausente. Esses distúrbios são inatos.
No entanto, a coagulação também pode ser prejudicada pela falta de vitamina K. Se houver deficiência de vitamina K, os fatores de coagulação II, VII, IX e X não podem mais ser produzidos em quantidades suficientes pelo fígado. Uma vez que a maioria dos fatores de coagulação são produzidos no fígado, problemas de coagulação e, portanto, aumento de sangramento também podem ocorrer em doenças hepáticas.
Com risco de vida, entretanto, não estão apenas os distúrbios de coagulação que levam a um aumento da tendência a sangrar, mas também os distúrbios nos quais a coagulação do sangue ocorre de forma anormal. Um exemplo de tal distúrbio é a coagulopatia intravascular disseminada (DIC). Essa coagulopatia de consumo geralmente ocorre como complicação de vários quadros clínicos. A coagulopatia de consumo pode ocorrer no contexto de choque, intoxicação sangüínea grave, queimaduras extensas ou complicações no parto. A DIC é iniciada por níveis patologicamente aumentados de histamina, serotonina, adrenalina, pela destruição das plaquetas sanguíneas ou por toxinas bacterianas.
Os fatores de coagulação são cada vez mais consumidos e ocorre a formação de minúsculos coágulos sanguíneos (microtrombos). Isso obstrui os vasos. Os pulmões, rins e coração são particularmente afetados. No segundo estágio da doença, ocorre diminuição das plaquetas sanguíneas e dos fatores de coagulação. Segue-se a fibrinólise. Devido à falta de plaquetas e fatores de coagulação, o corpo não consegue mais fechar os vasos sanguíneos danificados. O resultado é um sangramento descontrolado (diátese hemorrágica). Embora trombos tenham se formado em alguns locais devido ao aumento da coagulação, o sangramento ocorre em outros locais. Na fase final do DIC, surge a imagem completa de um choque.






.jpg)


.jpg)


.jpg)