Anti-histamínicos, Antagonistas do receptor de histamina ou Bloqueadores de receptor de histamina, são medicamentos usados para tratar reações alérgicas para neutralizar os efeitos da histamina do próprio corpo. Os anti-histamínicos foram descobertos em 1937 e usados terapeuticamente pela primeira vez em 1942.
O que são anti-histamínicos?

Anti-histamínicos são usados nas reações imunes alérgicas do corpo para neutralizar os efeitos da histamina. As histaminas ligam-se aos receptores para desencadear uma resposta imunológica no corpo. Os anti-histamínicos bloqueiam os locais de encaixe dos receptores, dos quais existem quatro tipos diferentes: receptores H1, H2, H3 e H4.
A histamina é um hormônio produzido pelo corpo e está em uma forma inativa principalmente nos mastócitos e leucócitos, que fazem parte do sistema imunológico. Se o corpo é exposto a antígenos - substâncias que são estranhas ao corpo e desencadeiam alergias - eles grudam nos leucócitos ou na chamada imunoglobulina E, que está localizada na superfície dos leucócitos.
Os leucócitos são destruídos e a histamina armazenada neles é liberada. A fim de reduzir as consequências da liberação de histaminas e prevenir a liberação posterior de histaminas, os anti-histamínicos são prescritos e administrados pelo médico.
Aplicação, efeito e uso
Anti-histamínicos são usados para reações alérgicas. Os anti-histamínicos não apenas bloqueiam os receptores para que as histaminas não se liguem a eles novamente, mas também atuam contra a histamina que já foi liberada pelos leucócitos. Os receptores são divididos em quatro grupos: receptores H1, H2, H3 e H4.
Os receptores H1 causam as seguintes reações no corpo: Os vasos sanguíneos se expandem, resultando em uma queda na pressão arterial. As paredes dos vasos tornam-se mais permeáveis. Como resultado, ocorre edema (retenção de água), além de vermelhidão da pele. À medida que os vasos sanguíneos se dilatam, os receptores H1 nos brônquios produzem o efeito oposto.
Os asmáticos, em particular, estão em risco, pois os brônquios podem ser fatais. Além disso, os receptores H1 estimulam a transmissão de estímulos aos nervos, de modo que a pele reage super-sensível ao toque e ocorre coceira.
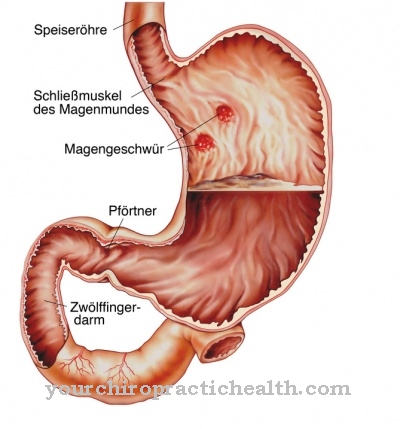
Se as histaminas se ligam aos receptores H2, isso desencadeia reações no sistema cardiovascular. A freqüência cardíaca aumenta e os vasos pulmonares se expandem. Além disso, eles têm um efeito inflamatório na mucosa gástrica e estimulam a produção de ácido gástrico, o que pode levar à inflamação da mucosa gástrica e azia.
Quando a histamina se liga aos receptores H3, ocorrem processos de autorregulação. A liberação de histamina é inibida. A pesquisa sobre os receptores H4 ainda está em sua infância, mas acredita-se que eles tenham um efeito na asma alérgica.
Os anti-histamínicos cancelam os efeitos do hormônio histamina. Por causa disso, existem dois tipos de anti-histamínicos: anti-histamínicos H1 e H2. Os anti-H1 são usados principalmente para a febre dos fenos, urticária (urticária) e outras reações alérgicas (lacrimejamento, coceira nos olhos, coriza, falta de ar, etc.).
Os anti-H1 têm efeito espasmolítico (antiespasmódico) e selante vascular. Os vasos sanguíneos já dilatados se estreitam, a permeabilidade das paredes dos vasos é reduzida, de modo que o edema, a vermelhidão da pele e a coceira diminuem. Os anti-histamínicos H2 bloqueiam os receptores H2 de forma que nenhuma reação inflamatória pode ser causada no estômago. Os anti-histamínicos H2 inibem a produção de ácido estomacal.
Dependendo de qual ingrediente ativo é usado, seu efeito se estabelece i. d. Normalmente entre 30 e 60 minutos. Após cerca de três horas, o máximo. A eficácia geralmente atinge e dura um dia, com o efeito diminuindo gradualmente ao longo das horas.
Além de tratar reações alérgicas, os anti-histamínicos também são usados para tratar úlceras gástricas, TDAH, distúrbios do sono e Alzheimer.
Anti-histamínicos herbais, naturais e farmacêuticos
Anti-histamínicos estão até agora no mercado apenas como anti-histamínicos H1 e H2 e estão divididos nas chamadas três gerações: anti-histamínicos de 1ª geração, de 2ª geração e de 3ª geração.
Os anti-histamínicos de 1ª geração incluem uma. os seguintes grupos de ingredientes ativos: Bamipina, Clemastina e Dimetinden, Prometazina, Difenidramina, Cetotifeno e Dimenidriante. Esses medicamentos têm muitos efeitos colaterais. Por isso, não são mais usados na forma oral (comprimidos, etc.). É usado principalmente externamente com a ajuda de pomadas, gotas, géis e cremes.
Com o desenvolvimento dos anti-histamínicos de 2ª geração, o supramencionado Os efeitos colaterais são reduzidos ou não ocorrem mais. Os grupos de drogas de 2ª geração são u. uma. Azelastina, cetirizina, loratadina, levocabastina, fexofenadina e mizolastina.
As formas de dosagem são comprimidos, cápsulas, comprimidos de liberação prolongada, pomadas, sprays nasais, colírios e, no caso de reações alérgicas agudas e graves, soluções para injeção ou infusão. Alguns anti-histamínicos estão disponíveis nas farmácias sem receita (principalmente a 2ª geração), mas também existem medicamentos controlados (1ª geração) que devem ser prescritos por um médico.
Além dos produtos químico-farmacológicos, existem também os anti-histamínicos naturais que, combinados, podem reduzir a reação alérgica do organismo. O ácido ascórbico, o ascorbato e o palmitato de ascorbil (vitamina C) garantem que a histamina seja decomposta mais rapidamente. O ácido pantotênico (vitamina B5) é um importante bloco de construção na produção de cortisol nas glândulas supra-renais. O cortisol tem propriedades antiinflamatórias. O cálcio e o zinco podem bloquear os pontos de ancoragem dos receptores de forma que a histamina não se estabeleça. O manganês pode bloquear a liberação de histamina e acelerar a degradação da histamina.
Os flavonóides são antioxidantes que podem ter efeitos antiinflamatórios. Os flavonóides hesperidina, rutina e quercetina podem ter um efeito estabilizador sobre os mastócitos, de forma que não podem ser destruídos pelos antígenos e a histamina não pode ser liberada.
Riscos e efeitos colaterais
Anti-histamínicos A primeira geração tem muitos efeitos colaterais. Os anti-H1 são facilmente acessíveis ao SNC, o que significa que podem cruzar a barreira hematoencefálica de modo que atuem diretamente no cérebro e na medula espinhal. Como resultado, podem ocorrer efeitos colaterais como cansaço, queda da pressão arterial, taquicardia, dor de cabeça, náuseas, vômitos e comprometimento das funções hepática e renal.
Uma vez que os anti-histamínicos deste grupo têm um efeito sedativo (sonolência), a capacidade de conduzir e utilizar máquinas está gravemente restringida. Se houver arritmias cardíacas, glaucoma (glaucoma), epilepsia, asma e disfunção hepática e renal, os anti-H1 de 1ª geração não devem ser tomados, pois favorecem essas doenças. Os anti-histamínicos não devem ser usados durante a gravidez e a amamentação.
Os anti-histamínicos de 2ª geração não conseguem mais penetrar na barreira hematoencefálica, de modo que os efeitos colaterais são consideravelmente reduzidos. No entanto, o o.g. Os efeitos colaterais ocorrem, mas sua ocorrência é muito menos comum.
Os efeitos colaterais também podem ocorrer com anti-histamínicos naturais. Uma overdose de vitaminas e minerais pode levar a doenças cardiovasculares (incluindo infarto do miocárdio), bem como disfunção renal e hepática.
Interações medicamentosas
Anti-histamínicos A 1ª geração em combinação com antidepressivos tricíclicos von pode levar à formação de glaucoma (glaucoma). As preparações dos grupos de princípios ativos azelastina e cetirizina não devem ser combinadas, uma vez que podem ocorrer doenças cardiovasculares devido às interações.
Os anti-histamínicos não devem ser tomados juntamente com analgésicos (analgésicos), pílulas para dormir e anestésicos. Os anti-histamínicos H1 e H2 não devem ser tomados com bloqueadores beta e inibidores da ECA (medicamentos para a hipertensão) ou com coagulantes sanguíneos (varfarina).


.jpg)






.jpg)


.jpg)

.jpg)

.jpg)
