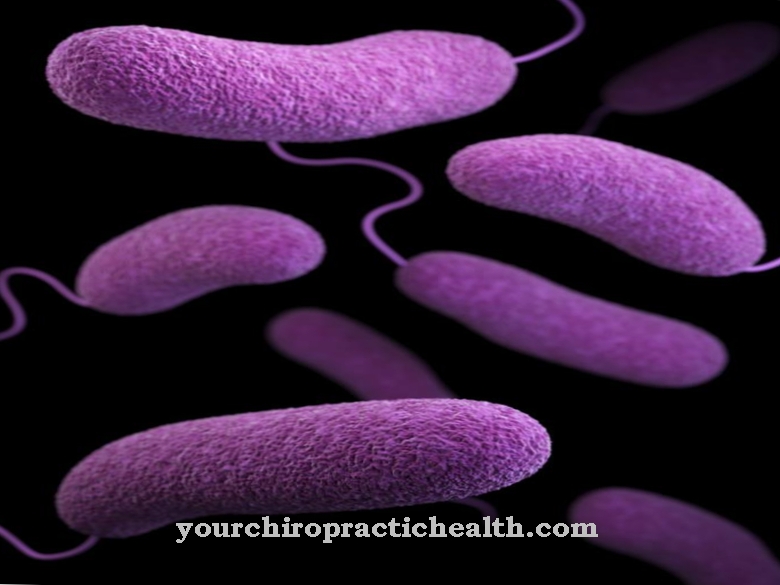
Francisella tularensis é o agente causador da doença infecciosa tularemia. O patógeno é uma bactéria em forma de bastonete da família Pasteurellacae.
O que é Francisella tularensis?
A bactéria Francisella tularensis é um patógeno gram-negativo. Em contraste com as bactérias gram-positivas, as bactérias gram-negativas também têm uma membrana celular externa, além da fina camada de peptidoglicano feita de mureína. O patógeno Francisella tularensis é pleomórfico. As bactérias pleomórficas são diversas. Eles mudam sua forma celular dependendo das condições ambientais. Sua aparência também depende do estágio de desenvolvimento.
Francisella tularensis pertence às bactérias bastonetes cocóides. As bactérias bastonetes são, na verdade, alongadas, enquanto as bactérias bastonetes cocóides são um tanto arredondadas. Existem quatro subtipos diferentes do patógeno. No entanto, as três formas clinicamente importantes são idênticas na sorologia. Dois grupos de Francisella tularensis podem ser distinguidos bioquimicamente e genotipicamente. A bactéria Francisella tularensis biovar tularensis de Jellison tipo A é altamente virulenta e causa doença grave que costuma ser fatal. A bactéria Francisella tularensis biovar holarctica de Jellison tipo B é menos virulenta, mas também pode causar doenças graves.
Ocorrência, distribuição e propriedades
Francisella tularensis é nativa da Escandinávia, Rússia, China, Japão, EUA e Canadá. Francisella tularensis biovar tularensis tipo A é encontrada principalmente na América do Norte. Francisella tularensis biovar palaearctica ocorre em todo o mundo. Os reservatórios de patógenos são lebres, ratos, esquilos, camundongos e coelhos. Mas o patógeno também pode ser encontrado na terra e na água. Os pequenos mamíferos são infectados pelo contato com água ou solo contaminados ou por parasitas sugadores de sangue, como moscas, carrapatos ou mosquitos.
A bactéria é transmitida ao homem através da membrana mucosa ou do contato da pele com material animal contaminado. Comer carne infecciosa e mal aquecida também é uma possível fonte de infecção. Em particular, o consumo de carne de coelho provou ser uma possível via de infecção. A inalação de poeira contaminada (por exemplo, de feno, palha ou terra) também pode levar à infecção. O mesmo se aplica ao contato com mosquitos, carrapatos ou moscas infectados.
A infecção não pode ser transmitida de pessoa para pessoa. No entanto, ao lidar com patógenos ou inalar aerossóis contendo patógenos, as pessoas podem ser infectadas no laboratório. A população rural é mais frequentemente afetada por uma infecção por Francisella tularensis. A infecção aqui ocorre principalmente através do processamento de carne de caça ou outros produtos agrícolas.
O patógeno Francisella tularensis é altamente contagioso. Isso significa que quantidades ainda menores do patógeno são suficientes para desencadear uma infecção. O período de incubação é de três a cinco dias. Dependendo da dose de infecção, da via de infecção e da virulência do patógeno, o período de incubação pode ser de até três semanas.
Doenças e enfermidades
A tularemia é uma zoonose relatável. Embora a doença seja rara, costuma ser grave e com risco de vida. Uma distinção pode ser feita entre uma forma externa (localizada) e uma interna (invasiva).
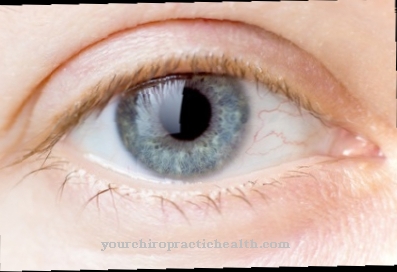
A forma ulceroglandular externa é a forma mais comum de tularemia. Começa muito repentinamente com um aumento acentuado da febre. As úlceras se formam no ponto de entrada do patógeno. Os nódulos linfáticos locais estão inflamados com inflamação purulenta. Na tularemia oculoglandular, também conhecida como conjuntivite parinaudal, o ponto de entrada do patógeno é na conjuntiva do olho. É reconhecível como um nó amarelo. No olho, o patógeno causa inflamação dolorosa da conjuntiva (conjuntivite). Os gânglios linfáticos no pescoço e na frente da orelha estão inchados.
Na tularemia glandular, nenhum portal de entrada pode ser visto. A formação de úlceras também não ocorre. Apenas os gânglios linfáticos regionais estão inchados e doloridos. A tularemia glandulofaríngea é encontrada principalmente em crianças. É aqui que as úlceras se formam na cavidade oral e na garganta. Os gânglios linfáticos no canto da mandíbula estão inchados.
Quando os patógenos são inalados ou atingem os órgãos internos através da corrente sanguínea, a forma interna ou invasiva da doença se desenvolve. A tularemia tifóide ocorre principalmente durante o abate ou trabalho em laboratório. Os pulmões e as vias aéreas são freqüentemente afetados. Os pacientes apresentam febre alta, dores de cabeça e suores. Os abcessos pulmonares são uma complicação temida da tularemia tifóide. Além disso, as meninges (meningite) podem ficar inflamadas. É possível a inflamação da pele média (mediastinite) ou do pericárdio (pericardite). Outras complicações são rabdomiólise e osteomielite. A tularemia tifóide também é conhecida como tularemia séptica ou generalizada. É muito perigoso e tem uma alta taxa de mortalidade.
A tularemia intestinal provavelmente se desenvolve a partir do consumo de carne contaminada que não foi adequadamente aquecida. Os sintomas típicos são vômitos, náuseas, dor de garganta, diarreia e dor abdominal.
A segunda forma mais comum de tularemia é a tularemia pulmonar. Ela se manifesta na forma de inflamação dos pulmões (pneumonia). Os pacientes apresentam tosse com catarro, falta de ar e dor no peito. A tularemia abdominal mostra um quadro clínico semelhante ao da febre tifóide. O fígado e o baço estão inchados. Os pacientes sofrem de diarreia e dores abdominais.
A tularemia é tratada com antibióticos. A estreptomicina, em particular, tem se mostrado eficaz. Existe resistência à penicilina e sulfonamidas. Mesmo com o tratamento com antibióticos, cinco por cento de todas as formas invasivas são fatais. Sem tratamento, a taxa de mortalidade é superior a 30%. A mortalidade das formas americanas de tularemia é significativamente maior do que a das cepas europeias de Francisella tularensis.





.jpg)


.jpg)


.jpg)